肺がん|免疫チェックポイント阻害薬の保険適用など、治療の選択肢に広がりも|5大がんの解説
肺がんは細胞や組織のタイプにより複数の種類があり、治療方針も異なります。近年、ノーベル賞で注目された免疫チェックポイント阻害薬が保険適用となるなど、治療の選択肢が広がっています。
医療法人輝鳳会 理事長 池袋クリニック 院長 甲陽平
目次
肺がんとはどんな病気か。ステージ、検査、自覚症状は?
肺がんは、がんのタイプで治療法が変わる
肺がんの薬物療法―「免疫チェックポイント阻害剤」とは?
肺がんとはどんな病気か。ステージ、検査、自覚症状は?
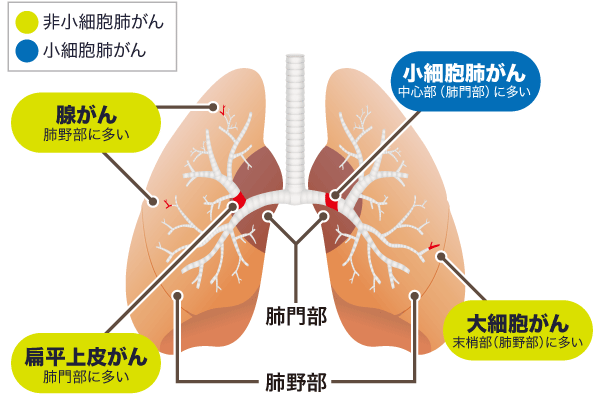
肺がんは肺を形成する気管や気管支や肺胞の細胞(上皮細胞)から発生するがんで、細胞の特徴により小細胞肺がんと非小細胞肺がんの2つに大きく分けられます。
小細胞肺がんはほかのがん細胞に比べがん細胞が小さいという特徴があり、肺がん全体の約10~15%を占めます。増殖のスピードが速く、見つかったときにはすでにほかの臓器へ転移していることが多い、悪性度の高いがんです。
全体の85~90%を占める非小細胞がんはさらに、組織型によって腺がん、扁平上皮(へんぺいじょうひ)がん、大細胞がんの3種類に分類されます。いずれも増殖のスピードは小細胞肺がんに比べると遅いがんです。
肺がんが発生する場所は大きく分けて肺の入り口にある太い気管支を指す「肺門部」と、気管支の末梢(先端)から肺胞のある、肺の奥の部分を指す「肺野部」の2ヶ所です。肺門部には扁平上皮がんが多く、肺野部には腺がんが多いことが分かっています。
いずれも、進行すると、がん細胞が増殖し周りの組織に浸潤(組織を壊しながら広がる)し、血液やリンパ液の流れに乗って全身へと広がっていきます。リンパ節や脳、肝臓、骨等に転移しやすいことが分かっています。
肺がんの原因の7割程度は喫煙とされています。たばこには数十種類の発がん物質が含まれており、肺や気管支がこうした発がん物質に慢性的にさらされることで、細胞に遺伝子変異が起こり、この積み重ねでがんになります。
おもな症状には咳や胸痛、呼吸困難などがありますが、肺がんに特有の症状ではないため、風邪をこじらせただけ、などと見過ごされがちです。進行しても症状がほとんど出ない場合も多々あるため、早期発見が難しいがんといわれています。
明らかな原因がないのに、咳や痰が2週間以上続く場合や、痰に血が混じるときは、例え肺がんでないとしてもなんらかの呼吸器疾患に罹っている可能性があるため、早めに医療機関を受診するほうが良いでしょう。
肺がんはX線や喀痰細胞診断といったがん検診で疑わしいとされた場合、気管支鏡やCT等の精密検査を経て診断されます。肺がんのステージは、CT検査やPET検査といった画像検査などの結果から、国際的なTNM分類をもとに決定されます。
Tは腫瘍そのものの状態で、大きさや浸潤の様子を見ます。Nはおもにリンパ節への広がりの有無です。Mは遠隔転移の有無を指します。 これらの組み合わせにより、0期~Ⅳ期に分類されます。
これらの組み合わせにより、0期~Ⅳ期に分類されます。
小細胞肺がんでは、上記の病期分類のほかに「限局型」か「進展型」かによっても治療法が変わってきます。
限局型
- 病巣が片側肺に限局している
- 反対側の縦隔および鎖骨上窩(じょうか)リンパ節までに限られている
- 悪性胸水および心嚢水が見られない
進展型
- 「限局型」の範囲を超えてがんが進んでいる
なお、治療方針を決めるために画像検査を行い決定したステージ(病期)を「臨床病期」といいます。一方、治療後の予後の見通しを立てるために、手術後に切除した組織を病理診断(顕微鏡検査)して、実際のがん細胞の詳しい性質や広がりを見ますが、このときに決定するステージ(病期)を「病理病期」といいます。アジュバント(術後補助化学療法:術後の再発予防の目的で行う抗がん剤治療)を行うかどうかは、病理病期に基づいて決定されます。
肺がんは、がんのタイプで治療法が変わる
肺がんは、小細胞肺がんと非小細胞肺がんとで病気の特徴が違うため、治療法も変わってきます。
小細胞がんは比較的、抗がん薬や放射線がよく効きます。したがって多くの場合、手術をせず抗がん薬や放射線で治療を行います。ただし、限局型のI期では手術を行うことがあります。
一方、非小細胞がんは、小細胞肺がんに比べると増殖のスピードは遅いものの、抗がん薬や放射線が効きにくいがんとされています。
早期に見つかり手術で完全に取り除くことができれば、完治の見込みが高いがんです。ただし全身状態やほかの病気が合併しているなどの状況により、手術が難しいと判断した場合は放射線治療を行います。また、進行した状態では、薬物療法を中心に行います。
手術は、かつてはいわゆる開胸手術といって、胸部を15~20㎝ほど切開し、肋骨の間を開いて行う手術が一般的でしたが、近年はより体の負担が少ない、数センチ程度の切開で行う手術が主流になりつつあります。病期によって、がんのある肺をすべて摘出する肺全摘術、肺葉(肺を構成する区画)を取り除く肺葉切除術、肺葉の中のがんのある区域だけ取り除く縮小手術から選択されます。
なお、がんの摘出と同時に、リンパ節廓清といい、周囲のリンパ節も一緒に摘出します。
臨床病期による5年生存率は、0期であれば97%、Ⅰ期で70~90%、Ⅱ期で60%程度という統計が出ています(2010年)。
肺がんの薬物療法―「免疫チェックポイント阻害剤」とは?
肺がんの化学療法には、以前からある細胞障害性抗がん剤、がんの増殖に関わる遺伝子変異が認められるなどの条件に合致した場合に適応となる分子標的薬、そして、私たちの体に備わっている免疫とがんとの関係に着目し、がん増殖を抑え込む免疫チェックポイント阻害剤があり、がんの性質などから選択、検討されます。
このなかでも近年話題の免疫チェックポイント阻害剤について説明します。
免疫とは、病気から身を守る自己防衛機能です。体内に侵入した菌やウイルスなどを、自分が保有するものと同じものかそうでないものかを見分け、そうでないものは異物として排除します。これを「免疫応答」といいます。
免疫チェックポイント阻害薬は、その免疫応答を起こしやすくして、がん細胞への攻撃力を高める薬です。
がん細胞には、免疫応答を封じ込めてしまうPD-L1というタンパク質を細胞の表面に出している場合があります。これが免疫細胞の表面に出ているPD-1というタンパク質と結合するとストッパーとなり、がん細胞への攻撃ができなくなってしまうのです。免疫チェックポイント阻害薬は、そのストッパーを外して、免疫ががん細胞への攻撃をできるようにするよう働く薬なのです。
現在、免疫チェックポイント阻害剤の使用が認められているのは、治療効果が証明されているもので、病状などの条件が合った場合に限られています。
免疫機能のストッパーは、自分の正常な細胞を誤って攻撃しないための安全装置でもあります。従って、それを外すということはがん細胞への攻撃がしやすくなる半面、正常な細胞も攻撃してしまい、甲状腺機能低下症などの自己免疫疾患を引き起こす恐れがあります。
また、頻度は0.1~0.01%と低いものの、命にかかわる疾患として、劇症Ⅰ型糖尿病、薬剤性肺炎、下垂体炎に起因する副腎不全などを発症したという報告があります。
現在、PD-1(免疫チェックポイントの1つ)とがん細胞が結合することを阻害するPD-1阻害剤のニボルマブが、切除不能な進行・再発の非小細胞肺がんに対して保険適応になっていますが、患者さんの全身状態や合併症の有無等により投与できない場合もあります。
安全に治療を受けるために、免疫チェックポイント阻害薬は、急な副作用の発生に対応できる施設で行うことが望ましいといえます。
まとめ
肺がんに特有の自覚症状はなく見過ごされやすいので、咳や痰などの異常が続いたら受診することが肝要です。治療はほかのがんと同様、手術や放射線、化学療法などがありますが、組織や遺伝子を調べることでより適した治療法を選択しやすくなっていたり、手術も負担の少ない方法が主流になってきたりと目覚ましい発展を遂げています。
| 【甲 陽平(かぶと・ようへい)】 医療法人輝鳳会 池袋クリニック 院長 1997年、京都府立医科大学医学部卒業。2010年、池袋がんクリニック(現 池袋クリニック)開院。 「あきらめないがん治療」をテーマに、種々の免疫細胞療法を主軸とし、その他の最先端のがん治療も取り入れた複合免疫治療を行う。 池袋クリニック、新大阪クリニックの2院において、標準治療では治療が難しい患者に対して、高活性化NK細胞療法を中心にした治療を行い、その実績は5,000例を超える。 |


