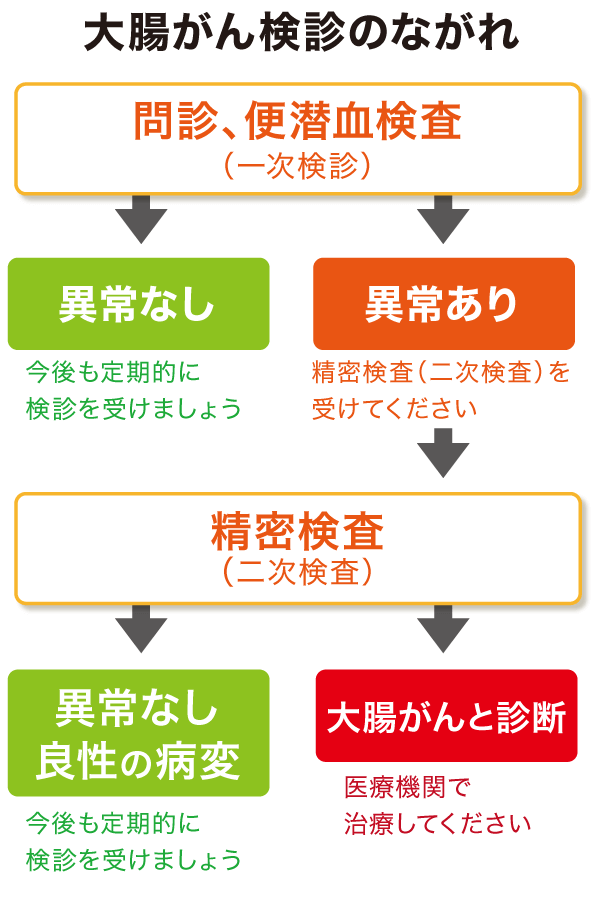
40代から受けておきたい大腸がん検診…具体的な方法と有効性
がんは発見が早いほど予後がよく、完治に導けるがんも数多くあります。 中でも、胃がん、肺がん、大腸がん、乳がん、子宮頸がんの5つのがんは、検査で早期のうちに見つけやすく、かつ早期で治療すればがんで死ななくてすむ可能性がとても高いという2点を満たしており、国もがん死亡率減少を目的とした検診を推し進めています。ここでは大腸がんについて、検診で用いられるおもな検査方法と有効性を解説します。
医療法人輝鳳会 理事長 池袋クリニック 院長 甲陽平
目次
大腸がん検診の基本は「便潜血」
人間ドックなどで受けられる「大腸内視鏡検査」とは?
大腸内視鏡検査では、疑わしい部分の切除も可能
大腸がん検診の基本は「便潜血」
大腸がんは男女とも、40歳代から増え始めます。
早期の大腸がんでは、自覚症状はほとんどなく、がん検診や人間ドックなどの便潜血検査で見つかることがほとんどです。
便潜血検査には化学法と免疫法という2つの手法がありますが、国内で広く行われているのは、ヒトヘモグロビンに対する抗体を用いて潜血の有無を検出する免疫法です。
国立がんセンターや複数の大学、医療機関などから成るJPHCスタディと呼ばれる共同研究によると、過去1年間に便潜血検査を受けたグループは、検診を受けなかったグループに比べて大腸がんによる死亡率が約70%低下したという報告がなされ、論文発表されています(Cancer Detect Prev. 2007)。また、毎年受診することで大腸がん死亡が60%減るという報告もあります。こうした実績をもとに、国ががん死亡の減少を目的に進めており自治体や職場で実施される「対策型検診」では、問診と便潜血検査が行われています。
便潜血検査で陽性(問題ありで精密検査(二次検査)を要する)と結果が出た場合には、医療機関でさらに詳しく調べる必要があります。検査を受けたものの結果をよく確認しなかったり、受診がおっくうだからとそのままにしたりせず、必ず精密検査を受けましょう。
人間ドックなどで受けられる「大腸内視鏡検査」とは?
大腸内視鏡検査とは、内視鏡を肛門から挿入し大腸の中を観察する検査で、内視鏡の先端にはCCD(映像を取り込む半導体素子)とライトが取り付けられており、大腸の内壁を詳しく観察できます。それにより感度(病変を見つけられる確率)は95%以上といわれており、小さながんも発見可能な高精度の検査方法です。
大腸の中に便が残っていると、大腸の隅々を観察できないため、前処置といって検査前日か当日に下剤を飲んで便をできる限り排泄しておく必要があります。
一般的に、便潜血検査で陽性と出た場合の精密検査として行われる方法ですが、人間ドックなどで、自費で受けることもできます。なお、こうした検査を、個々の医療機関や検診機関が任意に提供するという意味で「任意型検診」といいます。施設により「人間ドック型検診」とか、「(がんの)オプション検査」などと呼ばれることもあります。
便潜血検査と大腸内視鏡検査の有効性をはじめとする検査の特徴について比較しますと、便潜血検査は、自宅で便を採取し提出するだけなので体への負担が非常に少ないのが受ける人にとっては良い点といえます。ただし、「疑わしきはすべて拾う」検査(スクリーニングといいます)のため、がん以外の要因でも陽性と出ることがあります。多いのが「痔」のケースで、肛門周辺からの出血が便に混じると、検査上ではがんからの出血疑いと区別がつかず、陽性と出やすいのです。
一方、がんがあったとしても、出血がないと検査で陽性と出ない場合もあります。このように、便潜血検査では、1回受けただけでは確実に早期のがんをとらえることはあまり得意ではない、といえます。
しかし、だからといって便潜血検査の有効性が低い、というわけではありません。先に述べた通り、信頼のおける研究でもがん死亡率の低下に効果ありとの報告が出ています。大腸がんのほとんどは進行がゆっくりであるため、対策型検診として年1回のペースで受けていれば、そして陽性と出た場合に必ず精密検査を受ければ、命に関わらない段階での発見が十分に可能であるからです。
これに対し、大腸内視鏡検査は、腸の内壁を画像で直接確認できるので、早期の病変も見つけやすいというのが何よりの長所です。便潜血検査で陰性であっても、内視鏡検査で疑わしい所見がある、というケースもあります。
一方、器具を腸内に入れて検査をすることや、前処置が必要なことから、受ける人の負担は高くなることは否めません。また、検査を行う医師の経験や技術、受ける人の体調などによって、検査中に苦痛を感じることがあります。穿孔といって、器具で腸壁に傷がつき穴があくリスクもありえます。
ただし、器具や技術も年々向上していますので、例えば家族に大腸がんを患った人がいるなど、大腸がんが特に心配な人は、毎年の便潜血検査に加え、内視鏡検査を任意で受けることを検討してもよいと思います。大腸がんの発症リスクが高まっていく40~50代以降、数年おきを目安に受けると早期発見に役立つのではないかと思われます。
大腸内視鏡検査では、疑わしい部分の切除も可能
大腸内視鏡検査には、もうひとつ大きな特徴があります。
大腸にできるポリープの中には、将来がんになる可能性のあるものが含まれており、早期の切除が望ましいとされています。
大腸ポリープ自体は、大腸の粘膜からその内側の管腔に飛び出したイボのような突起物で、加齢による自然な老化現象でもできる、ありふれたものです。しかし、中には、大きくなるとがんになるものもあるため、よくあることといってすべてを見過ごしてしまうのは危険といえます。
切除治療の適応として一般的には、「リンパ節への転移の可能性がほとんどなく、内視鏡で一括で切除できるがん」と「径6mm以上の良性のポリープ」があります。こうしたごく早期のがんや、良性のポリープでも将来がん化する恐れのある危ないものは、内視鏡検査で形状などを観察することでほぼ判断可能です。もしそのような病変が見つかった場合、その場で切除もできるのが大腸内視鏡検査のメリットといえます。
前項で話した通り、検査中の体への負担や穿孔リスクはありますので、受ける際には医療機関からよく説明を受け、理解・納得の上受けるようにしましょう。
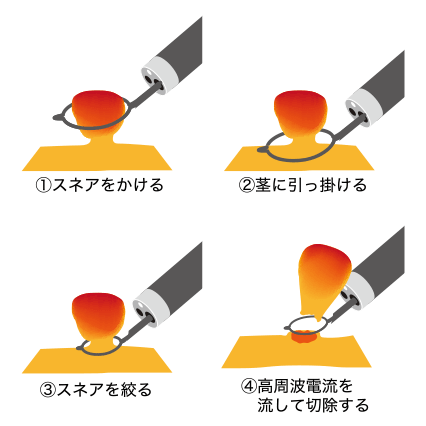
ポリペクトミー:スネアという金属性の輪をポリープの茎(付け根)にかけて、高周波電流を流し切除。茎のある形のポリープに使われる。
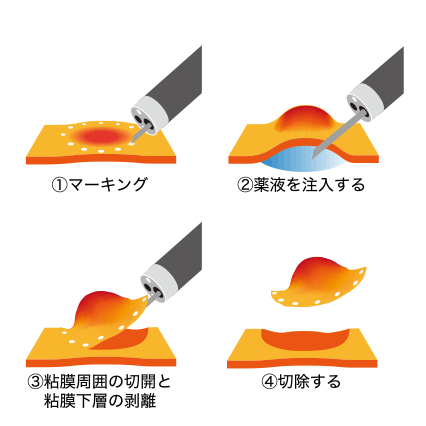
EMR:粘膜の下に薬液を注入し、病変部分を浮かせてからスネアをかけて切除。茎のない平坦な形のポリープに使われる。

ESD: 粘膜の下に薬液を注入し、電気メスで病変の周囲の粘膜を切開し、病変をはがしとるようにして切除。大きな病変や、EMRで病変が浮き上がらないときなどに使われる。
まとめ
大腸がんのおもな検診方法には、国が進める対策型検診の「便潜血」のほか、任意で受ける「大腸内視鏡検査」があります。便潜血検査に比べ体への負担は大きいものの、大腸の内壁を直接画像で確認できることから、早期のがんが発見しやすいという特徴があります。加えて、小さな病変はその場で切除できるのも大腸内視鏡検査のメリットです。がんが特に心配な人は、好発年代になったら年1回の便潜血検査に加え、内視鏡検査も数年おきを目安に受けることで、早期発見に役立つものと考えられます。
| 【甲 陽平(かぶと・ようへい)】 医療法人輝鳳会 池袋クリニック 院長 1997年、京都府立医科大学医学部卒業。2010年、池袋がんクリニック(現 池袋クリニック)開院。 「あきらめないがん治療」をテーマに、種々の免疫細胞療法を主軸とし、その他の最先端のがん治療も取り入れた複合免疫治療を行う。 池袋クリニック、新大阪クリニックの2院において、標準治療では治療が難しい患者に対して、高活性化NK細胞療法を中心にした治療を行い、その実績は5,000例を超える。 |


